2026控糖飲食減重大革命:用「FEED ATOMS進食原子原則」逆轉糖尿病!

親愛的朋友,如果您還在為了血糖高低及過重肥胖而苦惱,或者覺得「這也不能吃、那也不能吃」讓人生變黑白的,請一定要看這篇融合《2025~2030年美國飲食指南》X《2026 ADA 糖尿病照護標準》X 《低醣飲食台灣本土研究》X《456健康減重漸進式低醣飲食(HBWRPLCD)》X《FEED_ATOMS進食原子原則》最新整理的控糖減重攻略!低醣(碳)飲食不只適用於預防及治療糖尿病及前期,也適用於一般想減重的民眾。高血糖及肥胖症不再只是單純的「限制」,而是一場關於「選擇」與「習慣」的微小革命。
2025~2030年美國飲食指南重點提示
美國發布最新《2025~2030年美國飲食指南》(Dietary Guidelines for Americans, 2025–2030),提出顛覆以往的飲食建議,以全新「倒金字塔」取代原來的「我的餐盤」,強調從「限制熱量」轉向追求「營養密度」,其核心訴求為「吃真食物」(Eat Real Food),也就是「原型食物」。
嚴格控糖、拒絕超加工與營養升級
嚴禁攝取「超加工食品」、嚴格控醣明定每餐添加糖10克以內(尤其是兒童)、避免高度加工的精緻碳水化合物並鼓勵吃富含膳食纖維的全穀物、水果整顆吃且避免喝果汁、攝取新鮮天然未加工蔬菜、避免加工肉品、攝取天然動物及植物蛋白質且放寬紅肉攝取、提高每日蛋白質攝取達1.2~1.6g/kg(理想體重)、鼓勵「無添加糖的全脂乳製品」、鼓勵健康脂肪如堅果、烹調油脂推薦橄欖油並放寬「牛油」及「奶油」攝取、鼓勵攝取發酵食品以維護腸道健康。
預防慢性病與代謝性疾病的關鍵在於控制碳水化合物
2024年台灣成人過重及肥胖(BMI≥24)率已達50.3%,若採用亞洲標準過重定義為BMI≥23,2026年過重及肥胖比率恐已達60%! 台灣糖尿病盛行率11-12.8%,加上約30%糖尿病前期 ,合計超過40%成年人處於血糖代謝異常光譜上。美國成人超過70%為過重或肥胖(overweight or obese),50%美國人為糖尿病或前期,12–17歲青少年約30%有糖尿病前期(prediabetes)。美國近90%的醫療支出用於治療慢性病(chronic diseases)。遵循最新美國飲食指南可幫助預防慢性病發生或延緩慢性病進展的速度,其中慢性病包含心血管疾病(cardiovascular disease)、肥胖(obesity)與第二型糖尿病(Type 2 diabetes)。對於一些患有糖尿病的成年人,可以考慮減少碳水化合物的攝取量以改善血糖控制。若已有慢性病進行(極)低醣飲食,更可改善健康(improved health outcomes),且應與醫療專業人員討論是否需要調整飲食內容,以符合個人化需求。
從新版指南看出什麼?!控糖飲食是減重核心
美國總統川普提出的「讓美國再次健康」(Make America Healthy Again,MAHA)政策旨在改善美國人的健康。相對於過去強調減少紅肉以對抗壞膽固醇,即低密度脂蛋白膽固醇(Low-Density Lipoprotein Cholesterol, LDL-C),簡稱低密度膽固醇(LDL),並拉高碳水化合物攝取比例的飲食型態,新版指南高舉『低醣飲食(Low Carbohydrate Diet, LCD)』的訊號非常清晰! 正式認可低醣(碳)飲食成為治療肥胖症及糖尿病的飲食法!
2020–2025 vs. 2025–2030 美國飲食指南:2000kcal碳水化合物對照表
最顯著重設(Most significant reset)!美國聯邦營養政策史上飲食指南史最大減幅:總穀物(澱粉類)建議從每日 6–11 份,正式下修至 2–4 份原型高纖全穀物(低GI),下修幅度高達67%! 相較於舊版2020-2025指南,新版2025-2030美國飲食指南強調不建議大量攝取精緻澱粉(白米飯、白麵包、餅乾),強調的正是『原型(低GI) + 低碳水總量 = 低GL飲食型態』符合《2026 ADA 糖尿病照護標準》實證「低醣(碳水化合物)飲食」(<26%總熱量)為預防及管理第二型糖尿病最強證據的飲食法。
〈延伸閱讀:升糖指數升糖負荷是什麼?搞懂GI值、GL值,控糖減重 | FEED ATOMS原則〉
| 食物類別 | 2020–2025 指南 (舊版) | 2025–2030 指南 (新版) | 碳水化合物縮減比例 (%) | 變革重點與註解 |
|---|---|---|---|---|
| 總穀物 (Total Grains) |
6 份 (約 180g 碳水) | 顯著減少精製澱粉 | 總穀物下修 33% – 67% | 新版不建議大量攝取精緻澱粉(白麵包、餅乾),建議區間大幅下修。 |
| 全穀雜糧類 (Whole Grains) |
≥ 3 份 (約 90g 碳水) | 2-4 份 (約 60-120g 碳水) | 全穀物限制份量 | 新版目標為原型高纖全穀物,下修建議總量。 |
| 水果類 (Fruits) |
2 份 (約 60g 碳水) | 2 份 (約 60g 碳水) | 0% (份量維持) | 強調整顆原型水果,嚴格限制或稀釋100%果汁 |
| 乳品類 (Dairy) |
3 份 (約 36g 碳水) | 3 份 (約 36g 碳水) | 0% (質量變革) | 總量維持 3 份,提倡無添加糖的全脂乳製品。 |
| 添加糖 (Added Sugars) |
< 10% 總熱量 (即 < 50g) | 單餐 < 10g (且不推薦人工代糖) | 盡可能不添加糖 | 新版採取更嚴格的單餐限制克數,而非抽象的每日佔比。 |
| 總碳水化合物 (Total CHO) |
約366g(占比達73%總熱量) | 約156-216g(占比31%-43%總熱量) | 縮減約30%-42% | 大幅度減少碳水化合物攝取對抗代謝性疾病 |
註:穀物一份(serving) = 1盎司當量(ounce-equivalent, oz-eq)=30g碳水化合物,水果一份(serving) = 1杯當量(cup-equivalent, cup-eq) = 30g碳水化合物,乳製品一份(serving) = 1杯當量(cup eq) = 12g碳水化合物(手機版表格可左右滑動)
美國農業部(USDA)的Food Patterns Equivalents Database官方定義
一個營養份量(Serving)為「1盎司當量(Ounce-equivalent, oz-eq)」定義:16克麵粉、28.35克即食穀物。
關鍵在於當這些乾燥穀物煮熟後因為吸水,體積與重量會大增。例如:
1盎司當量熟飯 = 1/2杯(約 75-80克熟飯)
1盎司當量熟麵食 = 1/2杯(約70-80克)
1盎司當量麵包 = 1片(約28克,但這是熟食)
台灣定義對照
根據台大醫院營養室官方衛教資料:
「一份全穀雜糧類,含有15公克的醣類,例如:40克白飯」
台灣1份醣(熟飯)= 40克熟飯 ≈ 15克碳水
美國一個營養份量1盎司等量(熟飯)= 75-80克 ≈ 22-28克碳水
結論:美國飲食指南的「一份」熟飯(75-80克)重量幾乎是台灣「一份」熟飯(40克)的2倍,碳水化合物含量約為1.5-2倍。
若直接用美國的「盎司當量」教導台灣民眾,會誤導為「1盎司=28克」,但實際吃到的熟飯是75-80克,碳水攝取量嚴重低估,血糖失控風險大增!
低醣的全球定義
2026年美國糖尿病協會(ADA)發布之《2026 ADA 糖尿病照護標準》指引(簡稱2026 ADA指引)明確指出,學術界對於低醣(碳水化合物)飲食量化定義範圍廣泛,是在解讀低醣飲食其臨床減重效益時的主要挑戰。
英文原文:
Reduction in body weight and the wide range of definitions for low-carbohydrate eating plans are important challenges in interpreting carbohydrate-restricted research studies."
1. 標準與典型的定義 (Standard & Typical LCD)
指引將「低醣(碳水化合物)飲食」及「地中海飲食」視為管理糖尿病最強而有力的實證模式之一。
英文原文:
Recommendation 3.4 was revised to focus on eating patterns with the stron-gest evidence base for preventing type 2 diabetes, including Mediterranean and「low carbohydrate eating patterns」
低醣飲食通常被定義為總熱量攝取佔比<26%,在6個月內可以顯著改善HbA1c糖化血色素。
英文原文:
「low carbohydrate (<26% total energy)」 were effective in reducing A1C in the short term (<6 months)….
2. 廣義的研究性定義 (Broad Research Definitions)
指引提到在某些長期(達2年)的大型統合分析中,為了納入更多研究數據,其定義較為寬鬆。
某研究將低醣(碳水化合物)飲食定義為:非生酮性質、每日攝取50-150g碳水化合物,或佔總能量的45%以下。
英文原文:
「Low carbohydrate diets」 were defined as nonketogenic, >50 g to 150 g carbohydrate per day, or <45% of total energy intake.
3. 極低碳水化合物/生酮飲食 (Very-low-carbohydrate / Ketogenic)
指引提及極低醣(碳水化合物)生酮飲食定義為每日總碳水化合物攝取量在20-50g之間。一項針對糖尿病前期和第二型糖尿病成人為期12週的隨機對照試驗顯示,生酮飲食模式與低醣地中海飲食模式相比,並未顯著改善HbA1c,反而升高LDL水平。
英文原文:
However, in a 12-week RCT among adults with prediabetes and type 2 diabetes, a well-formulated ketogenic eating pattern (20–50 g total carbohydrate/day and keep-ing protein to ∼1.5 g/kg ideal body weight/ day, with the remainder of energy from fat) did not significantly improve A1C and increased LDL cholesterol compared with a low-carbohydrate Mediterranean eating pattern.
亞洲族群適合低醣
亞洲族群在生理上具有特殊性,在碳水化合物攝取量必須下修。
2. 碳水化合物攝取與糖尿病風險的關聯(Yaegashi et al., 2023)
-
亞洲族群特異性:針對亞洲族群的數據顯示,高碳水化合物攝取與糖尿病風險呈現顯著正相關,其風險比(RR)高達 1.29(95% CI 1.15–1.45)。這意味著在亞洲人群中,攝取最高比例碳水化合物組的人,其罹患糖尿病的風險比最低比例組高出29%!!
-
異質性分析:在亞洲族群的研究中,統計學上的異質性極低(I2=0.0%),顯示此結果在不同亞洲研究之間具有高度的一致性與可靠性。
3. 為何必須下修碳水攝取量?
- 低 BMI 高風險: 亞洲人極易產生內臟脂肪,BMI 門檻(≥ 23 即為過重)遠低於西方人。
- 血糖波動的危害: 高醣飲食造成的劇烈血糖波動 (GV)會引發強烈氧化壓力與發炎,加速 β 細胞衰竭。
- 運動日迷思: 亞洲人胰島素敏感度較差,若模仿西方「高醣增肌」策略,常導致總熱量超過消耗,多餘熱量會優先轉化為體脂肪而非肌肉。
〈延伸閱讀:基於精準醫療的中國成人三大營養素攝取與糖尿病風險研究〉
為何控糖飲食比藥物更能解決代謝難題?
以當今醫療界治療觀點,血脂肪異常治療相對容易許多,中強效statin類藥物效果往往可以將壞膽固醇,即低密度膽固醇(LDL),降低45-55%左右。然而,肥胖症、代謝症候群(含高風險)、高血糖(包含糖尿病及前期),以及近年越發兇猛且更具侵襲性的早發型糖尿病(Young-onset diabetes, YOD),這些代謝性疾病治療相對困難得多,往往許多最新型藥物全部用上仍舊治療效果不彰,追究其原因在於飲食的醣類攝取過量!
〈延伸閱讀:低密度膽固醇怎麼改善?了解LDL風險,從飲食和運動找回健康!〉
〈延伸閱讀:四大策略提升HDL:戒菸、減重、有氧運動、慢食 〉
.jpg)
用控糖減重對抗早發型糖尿病
『低醣飲食(Low Carbohydrate Diet, LCD』甚至『極低醣飲食(Very Low Carbohydrate Diet, VLCD』是逆轉第二型糖尿病的首選飲食策略,尤其是近年逐漸增加的早發型糖尿病(YOD),目前有約76%的亞型,包含SIRD、MOD、MARD都可以藉由積極地進行低醣飲食並減重加以逆轉,在此也呼應了2025-2030新版指南的飲食內容:降低醣類(碳水化合物)的攝取量、提高健康脂肪及蛋白質攝取量,以達成營養均衡並改善代謝性疾病的終極目標!
美國糖尿病學會(ADA)發布的《2026 年糖尿病照護標準》(Standards of Care in Diabetes—2026)指引權威證實:地中海飲食與低醣飲食是目前逆轉及預防第二型糖尿病證據最充足的兩大核心飲食模式,能有效穩定血糖、保護心血管。
《逆轉糖尿病!》一書中的靈魂核心法則 ─ 最強控醣減重組合拳「FEED ATOMS進食原子原則」,其中的456健康減重漸進式低醣飲食(HBWRPLCD)即是最適合一般民眾及高血糖者最輕易好上手的(極)低醣飲食法!
〈延伸閱讀:年輕型糖尿病 YOD 該怎麼逆轉?精準醫療下的五大亞型照護全攻略〉
符合美國飲食指南精神之台灣「低醣飲食」每日醣類攝取標準
為了實踐新版2025-2030美國飲食指南的的核心精神:文化適切性(culturally appropriate),若不符合當地飲食文化,則應更重視份量控制(portion control),並針對個人偏好(individual preferences)進行量身定制(tailored)。本文將美國2025–2030飲食指南建議每日2–4份全榖雜糧類的核心精神,搭配台灣本土30個月低醣研究之實證醫學,轉譯為台灣臨床熟悉的「15克碳水化合物為一份醣」,精準符合2026 ADA定義實證之最強「低醣飲食(LCD)」範圍(總熱量攝取佔比<26%)。實現所謂「美國飲食指南低醣核心精神、台灣低醣研究實證醫學、符合台灣在地飲食文化」的《台灣版美國飲食指南》
全球飲食指南精神|落實在地化策略
「符合美國飲食指南」時,指的是:
核心精神:低醣、低GI、真食物、高蛋白、在地化、個人化
醣類管控:全穀物 + 乳製品 + 水果的均衡架構人性化彈性調整
醫學實證:落於ADA公認的低醣治療區間,符合台灣本土醫學研究實證
而非:
機械式複製美國的「盎司等量」定義
忽略種族及族群差異的一刀切建議
美國飲食指南精神|台灣實證醫學|符合亞洲族群體質
本文提倡之台灣本土研究低醣飲食定義為 <26%總熱量 或 50-130g/天,符合亞洲人適合低醣體質,無縫接軌2026 ADA指引實證效益最強的<26%總熱量佔比標準。雖然國際研究存在更廣泛的定義(如<45%總熱量 或 50-150g/天),但為了達成最佳的降糖效果與體重管理,並有台大醫院18+12個月的隨機臨床試驗研究實證(<26%總熱量 或 50-130g/天),鎖定在ADA定義最核心的低醣範圍(<26%總熱量攝取佔比)。此區間不僅符合國際指引精神,更呼應了台灣本土研究實證,更貼近亞洲人體質,是兼顧科學嚴謹性與在地依從性的最佳控糖方案。
〈延伸閱讀:低醣飲食的效果及安全性:台灣本土研究全解析〉
〈延伸閱讀:減重的一般原則一次看!正餐營養要均衡,非正餐多餘熱量需先戒除!〉
〈延伸閱讀:破解常見醣類食物代換!使用標準碗體積法:你的低醣飲食幫手〉
〈延伸閱讀:456健康減重!漸進式低醣飲食(HBWRPLCD)減重控糖一次達標!〉
為落實兩大全球權威指引(美國飲食指南及2026 ADA指引)強調的低醣精神,加上台灣本土研究實證基礎,融合在地化飲食文化,《台灣版美國飲食指南》統一採用台灣醫界營養衛教單位系統:一份醣類=15克碳水化合物。
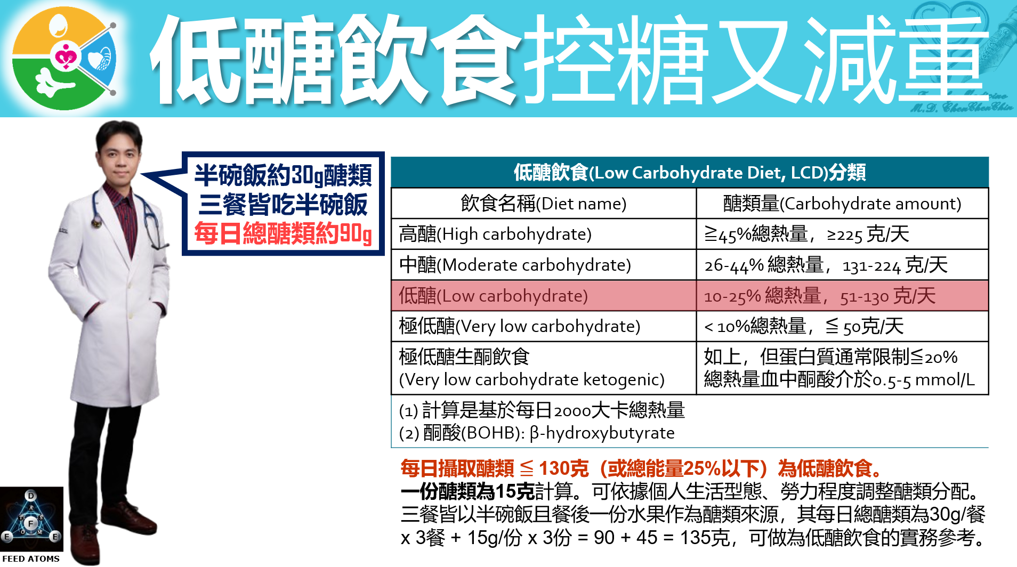
《台灣版美國飲食指南》建議每日攝取全榖雜糧類2-4份(醣類30-60g)、水果2份(醣類30g)、乳製品3份(醣類36g),容易造成血糖上升之每日醣類(碳水化合物)總量為96 – 126g落在台灣低醣研究實證之『低醣飲食(Low Carbohydrate Diet, LCD』每日醣類51-130g範圍內。
貼近台灣人飲食習慣之個人化低醣彈性搭配組合
一個標準碗容量300ml,一碗白飯裝八分滿,重量160g,含熱量280kcal,含4份全榖雜糧類(醣類60g +蛋白質8g),2/3碗飯約含醣類40g,半碗飯約含醣類30g。若三餐皆以2/3碗飯(醣類40g)作為醣類來源,其每日總醣類為40g/餐 x 3餐 = 120g; 若三餐皆以半碗飯且餐後一份水果(醣類15g)作為醣類來源,其每日總醣類為30g/餐 X 3餐 + 15g/份 X 3份 = 90 + 45 = 135g; 若三餐皆以半碗飯且餐後一份乳製品(醣類12g)作為醣類來源,其每日總醣類為30g /餐x 3餐 + 12g/份 x 3份 = 90 + 36 = 126g,依照個人飲食習慣彈性搭配全榖雜糧類、水果及乳品類,可做為低醣飲食的實務參考。貼近許多民眾的一平碗飯為十分滿,含5份全榖雜糧類(醣類75g + 蛋白質 10g、重200g、350kca),若三餐皆吃一平碗飯,每日總醣類為75g /餐x 3餐 = 225g,約佔45%每日總熱量。恰為全球廣義低醣定義 <45% 的上限切點。
2026飲食新典範:《台灣版美國飲食指南》以控糖飲食為減重核心,回歸真食物與優質營養
美國官方形容新版指南是「常識與科學誠信的回歸」。相較於上一版,有6大變革須注意。1.視覺全面翻轉,從「我的餐盤」到「倒金字塔」
舊版指南採用「我的餐盤(My Plate)」,將餐盤分成約4等份,呈現各類食物比例;新版更改為「食物倒金字塔」,將蛋白質、全脂乳製品、健康脂肪及蔬菜水果放在最遼闊的頂層,而全穀物(澱粉類)則被大幅縮限至金字塔底部的尖端,「低醣」概念鮮明!
2.向超加工食品宣戰
新指南首度明確呼籲民眾「避免超加工食品」(Ultra-Processed Foods, UPF),尤其是含高鹽、高糖、人工香料、色素與防腐劑的包裝食品。
超加工食品(UPF)是指經過多道工業化程序、添加大量人工香料色素及添加劑(如防腐劑、乳化劑),以改善口感與延長保質期,且無法在一般家庭廚房製作的食品,如洋芋片、各式餅乾、含糖飲料、速食漢堡、冷凍披薩、泡麵、加工肉品(香腸、火腿、臘肉、培根)等,過量攝取與肥胖、第二型糖尿病、心血管疾病、某些癌症、憂鬱症、認知功能下降、失智都有關聯。
3.控糖標準嚴格且更具體更好執行、添加糖每餐10公克以內、不推薦代糖
添加糖(added sugars)舊版指南以「每日熱量10%」作為上限,實務上難以掌握;新版明定:添加糖不建議攝取(no amount is recommended),如果要添加則建議每一餐的添加糖嚴格控制10公克以內。嚴控添加人工精緻糖有助於減輕胰臟β細胞分泌胰島素的負擔,更容易達成糖尿病逆轉,可減少體脂肪生成並有助於減重減脂。
4歲以下幼兒,新指南明確建議「完全避免」添加糖,比過去「2歲以下避免」更嚴格。新版指南也不再鼓勵以代糖取代糖分,認為人工甜味劑無助於長期健康。
〈延伸閱讀:胰島素阻抗指標(HOMA-IR)要當心!胰島素阻抗之定義、計算與臨床應用一次掌握!胰島素阻抗指標HOMA-IR解析〉
各年齡層添加糖(added sugars)建議攝取量
| 族群 | 建議攝取量 |
|---|---|
| 成人 | 不建議,或每一餐嚴控10公克以內。 |
| 5-10歲 | 強烈不建議添加 |
| 4歲以下 | 完全禁止 |
sugar、syrup、或以-ose結尾;以及非營養性甜味劑,例如阿斯巴甜(Aspartame)、三氯蔗糖(Sucralose)、糖精(Saccharin)、木糖醇(Xylitol)、醋磺內酯鉀(Acesulfame K)等。
全榖雜糧類占比下修每日2-4份,提高全穀物比例、減少精緻碳水化合物攝取
鼓勵優先選擇吃富含膳食纖維的全穀物(燕麥、糙米、玉米、蕎麥),建議少吃加工精緻的碳水化合物(白米飯、烘焙食品:餅乾、麵包、蛋糕、甜點)。全穀物從以往金字塔「底部」的高醣,轉為建議低醣至極低糖的每日2-4份(醣類30-60g)(以熱量每日2000kcal為例)。
全穀類(醣類)1份約含15g碳水化合物和70kcal熱量,約1/4碗白米飯。
〈延伸閱讀:破解常見醣類食物代換!使用標準碗體積法:你的低醣飲食幫手〉
水果每日2份、蔬菜每日3份
天然蔬菜和水果是營養原型食物。建議食用當季採收、新鮮度高、各種類型、色彩鮮豔、營養豐富的天然原型蔬菜和水果,挑選最少加工並盡可能保持其原有形態,例如吃整顆水果,不應喝果汁,以免高GI高GL造成血糖飆升! 尤其家長應避免給孩童幼兒喝果汁。一個拳頭(棒球)大或標準碗裝八分滿的水果為一份醣類15g。- 水果:每日2份(醣類30g)。
- 蔬菜:每日3份。
4.蛋白質地位「大升級」攝取量標準拉高、紅肉放寬
建議每一餐都要有適量高品質蛋白質,建議每天1.2-1.6g/kg
如同文章開頭對於指南的核心涵義解讀,血脂肪異常治療相對於代謝性疾病,例如肥胖症、代謝症候群(含高風險)、高血糖(含糖尿病及前期),兩權相害取其輕,利弊權衡之下加上必須兼顧營養均衡、肌肉骨骼量及代謝健康,因此美國新版飲食指南宗旨為降低碳水化合物(低醣飲食)並拉高蛋白質攝取量。舊版指南蛋白質攝取量為每天0.8g/kg,新版指南大幅度拉高攝取量至每天1.2-1.6g/kg。強烈不建議吃加工肉品(香腸、火腿、臘肉、培根、罐頭肉)以降低鈉與飽和脂肪攝取。高品質蛋白質包含動物性蛋白(紅肉:豬、牛、羊、家禽:雞、鴨、鵝、海鮮、雞蛋),及植物性蛋白(豆類及製品、堅果),皆列為優先攝取的原型蛋白質來源。建議依個人狀況每餐攝取適當的蛋白質份量,並減少油炸及高溫烹調。以衛福部國人膳食營養素參考攝取量第八版內容為參考,19歲以上成年男性每日70g,女性每日為60g。提高蛋白質攝取有助於增加飽足感並促進肌肉生長。
〈延伸閱讀:逆轉糖尿病:破解粒線體功能異常與活性氧物質的秘密〉
建議植物性蛋白為主、動物性蛋白為輔減輕腎臟負擔
從新版圖表中可發現植物性食材仍是飲食主體,蔬菜、水果、全穀類、堅果等植物性食材,整體比例仍高於動物性食物。建議增加攝取植物性蛋白(豆類及製品、適度堅果)及適度攝取動物性蛋白(建議優先順序:魚及海鮮類→蛋類→家禽:雞、鴨、鵝),降低紅肉(豬、牛、羊)攝取比例,減少飽和脂肪酸攝取量,按照此蛋白質攝取原則對腎臟負擔相對較小。腎功能已受損者,過量蛋白質恐加速腎功能惡化,應依照身體活(運)動量及腎功能調整蛋白質攝取量。456漸進式低醣飲食核心理念HEPA原則富有彈性(Elastic),非固定框架比例適用於不同葷素比例、不同勞(運)動程度、不同腎功能者,彈性調配蔬菜及蛋白質比例,避免傳統211固定框架造成蛋白質攝取不足的風險及困擾。
視運動量與腎功能設定蛋白質目標
健康控糖減重目標為增肌減脂達成良好體組成,應維持正餐營養均衡,尤其是蛋白質攝取應足夠,視運動強度一般建議每日1.2-2.0g/kg(目標或理想體重),慢性腎臟病(CKD)則應視期程減量,例如CKD stage 4-5建議每日蛋白質0.6-0.8g/kg。實際上以國人飲食習慣,通常蛋白質比例相對充足甚至過量者多,反倒是膳食纖維缺乏者眾,因此實務上常鼓勵民眾減重應多補充蔬菜類,若減重過程缺乏運動而過度提鼓吹高蛋白質則應注意是否相對缺乏膳食纖維,容易導致蛋白質過量加重腎臟負擔風險外,多餘熱量容易轉變成脂肪不利於減脂及體組成,且缺乏膳食纖維容易造成便秘及影響腸道健康。
每日建議蛋白質攝取量
| 族群 | 蛋白質 (g)/體重 (kg) |
|---|---|
| 慢性腎臟病第4–5期 (CKD, stage 4–5) | 0.6~0.8 |
| 缺乏運動/久坐型態/慢性腎臟病第1–3期 | 0.8~1.0 |
| 一般群眾 (輕度運動量) | 1.0~1.2 |
| 勞力作業型態/中度運動量/肌耐力訓練/肌少症 | 1.2~1.5 |
| 高強度運動/肌力訓練 | 1.5~1.8 |
| 專業運動員 | 1.4~2.0 |
紅肉攝取警示,留意飽和脂肪上限與致癌風險
美國政府考量到美國人目前的飲食習慣,長期攝取大量含糖、化學添加物與高度加工食品;相比之下,高品質紅肉(牛排)相對是較為天然的原型蛋白質來源。但台灣人不須刻意增加紅肉攝取,且飽和脂肪不超過每日總熱量10%,在此建議前提下,紅肉攝取量其實是變相受限制的,整體涵義在於攝取原型且非加工的高品質蛋白質,並非就建議狂吃紅肉。
以每日攝取熱量2000kcal為例,攝取飽和脂肪熱量上限約為200kcal,大約能攝取22g飽和脂肪,但一塊牛排120g(約4盎司),飽和脂肪含量就高達20g,很容易就攝取超標。國際癌症研究機構(IARC)早已將加工肉列為一級致癌物,紅肉屬2A級致癌物。
因此,建議物性蛋白為主、動物性蛋白為輔,依照身體活(運)動量以及腎功能做個人化調整蛋白質攝取量是較佳的做法,並且應注意補充足夠膳食纖維以穩定血糖、增加飽足感、維護心血管及腸道健康。
5.脂肪躍升,全脂乳製品、奶油強勢回歸
無添加糖的全脂乳製品建議每日攝取3份
過去數十年,美國政府建議民眾選擇低脂、脫脂乳製品,避免飽和脂肪;新指南建議每天攝取3份乳製品,乳製品建議偏向「全脂且無添加糖」,建議每日3份(以熱量每日2000kcal為例)),具體需依個人熱量需求調整。
乳製品1份通常是1杯240ml(g)或兩片起司45g,例如全(低)脂鮮奶、保久乳、優酪乳都適用此標準。此份量能提供約12g碳水化合物8g蛋白質和約250mg鈣質。
乳製品:每日3份(醣類36g)。
3份全脂乳製品以全脂鮮奶在控糖減重「低醣策略」中的戰略位置:
- 「原型食物」:不添加糖的乳製品,例如全脂鮮奶是方便容易取得的營養均衡天然食品。
- 方便攝取:繁忙生活中,乳製品(全脂鮮奶)容易購買、平價,適合一般人作為控糖減重的飲食內容。
- 「低GI」使血糖穩定:新指南強調攝取「無添加糖」全脂乳製品,能直接避免人為添加糖(例如調味奶)導致的血糖飆升。全脂乳品的天然脂肪能延緩乳糖的吸收速度,降低餐後血糖反應,達到「低 GI」的效果。
- 填補熱量缺口:大幅縮減全榖雜糧類(從 225g 降至 50–130g)時,乳製品中的健康脂肪與蛋白質能提供必要的飽足感,防止因飢餓而破戒暴食。100ml全脂鮮奶約65kcal,減重應節制攝取量達成「低GL」。
- 營養均衡的優質來源:乳製品被定義為蛋白質、健康脂肪、維生素與礦物質(特別是鈣、鉀、維生素 D)的優良來源。新指南維持3份攝取量,搭配運動可降低減重過程中肌肉骨質的流失。
- 滿足減重所需水分易飽足感:乳製品,例如全脂鮮奶含有水分可以滿足減重過程所必須的水分需求,並增加飽足感、維持身體正常代謝運作,有助於增加減重效率。
- 緩衝、中和胃酸、形成保護膜:牛奶的pH值約在6.5-7.0之間,呈弱鹼性,可以暫時中和胃酸提升胃內pH值,牛奶中的酪蛋白可以暫時緩衝胃酸,並在胃黏膜表面形成一層保護膜,減少胃酸對胃黏膜的直接刺激,迅速緩解「火燒心」、胃痛等不適症狀。這些功效恰好讓減重過程中,尤其是施打減重針劑造成噁心、厭食、空腹狀態、胃酸過多、胃痛、胃食道逆流的民眾得以緩解症狀。
乳製品可降低心血管疾病風險
根據統合分析,總乳品、牛奶、優格分別降低心血管疾病風險4%、3%、8%(Sharifan et al, 2025);乳品飽和脂肪對心血管代謝呈中性至有益(Wagner et al, 2025)。日本12年追蹤79,715人發現,女性較高乳品攝取與全因死亡風險降低相關(J-MICC, 2025)。
乳製品可降低糖尿病前期風險25%
每日3.4份乳品可降糖尿病前期風險25%(Slurink et al, 2024),且乳製品與糖尿病風險無關(Banjarnahor et al, 2025)。
乳製品可降低腹部肥胖風險27%
全脂乳品更降腹部肥胖27%(Rouhani et al, 2025),乳製品降代謝症候群風險22%(Gonnelli et al, 2026)。首選天然油脂,飽和脂肪仍限10%
鼓勵吃好油,攝取原型食物中的健康脂肪,如酪梨、橄欖、堅果、魚及海鮮、雞蛋、肉類及全脂乳製品。
烹調油脂的選擇,新指南也不再主推植物油,優先推薦橄欖油等天然油脂,並將「牛油」與「奶油」列為可接受選項。但仍保留「飽和脂肪不超過每日總熱量10%」的上限,表面放寬實際上仍舊建議植物油為主的思維。
一天3份乳製品(約720ml全脂鮮奶)的飽和脂肪計算
以標準全脂牛奶(whole milk, 3.25% fat)為例:
- 每杯(約240ml / 8 oz)全脂鮮奶:
- 總脂肪 ≈ 7.9–8g
- 飽和脂肪 ≈ 4.5–5g(最常用數據為 5g)
- 3份乳製品 ≈ 720ml(約3杯):
- 飽和脂肪總量 ≈ 13.5–15g(多數來源取 14–15g)
2000 kcal 一天飽和脂肪上限:
- 10% of 2000 kcal = 200 kcal 來自飽和脂肪
- 1g 脂肪 ≈ 9 kcal → 上限 ≈ 22g 飽和脂肪/天
結論:
- 720ml 全脂鮮奶的飽和脂肪 約14–15g,將近但尚未超過 22g 上限(約佔上限的 64–68%)。
- 如果只喝這3杯全脂奶,其他食物(肉類、起司、烹調油、堅果等)再加一點飽和脂肪,就很容易逼近或超過22g。這正是指南被批評「部分矛盾」的原因:單純3份全脂乳品已吃掉大部分額度,留給其他食物的空間非常有限。
美國2025–2030飲食指南強調選擇「真食物」、減少高度加工品與添加糖,並建議每天約3份乳品時可包含全脂乳品(無添加糖)。這反映了科學證據的演變,也重視食物本質與飽足感。然而,指南同時維持「飽和脂肪不超過總熱量10%」的限制。以2000大卡飲食為例,上限約22克飽和脂肪。一天3份(約720ml)全脂鮮奶約貢獻14–15克飽和脂肪,已將近此上限。若再搭配紅肉、奶油或其他動物性食物,就容易超過。總結,血糖控制(減少精製糖與精製碳水)在實務上往往比嚴格控管血脂更具優先重要性。建議增加優質蛋白質(植物性蛋白優先),並在整體飲食模式中謹慎分配飽和脂肪來源。
6.首度納入腸道健康概念
新版指南首次納入「腸道菌相」觀點,鼓勵攝取發酵食品,例如泡菜、酸菜、味噌等發酵食品,以維護與腸道健康。
奶蛋素食(Vegetarians)與全素飲食者(Vegans)
- 建議奶蛋素食或全素飲食者仍應以「多樣化的原型食物(whole foods)」為主,特別要確保蛋白質來源多元(protein-rich foods),包含豆類(beans/peas/lentils/legumes)、豆腐(tofu)、堅果、蛋、乳製品。
- 提醒奶蛋素食/全素飲食的核心風險在「潛在營養缺口(potential nutrient gaps)」:
- 奶蛋素食飲食(vegetarian diets)常見不足:維生素 D、維生素 E、膽鹼(choline)與鐵。
- 全素飲食(vegan diets)可能出現更廣泛不足:蛋白質、維生素 A、D、E、B6、B12;核黃素(riboflavin)、菸鹼素(niacin)、膽鹼;鈣、鐵、鎂、磷、鉀、鋅。
現有最強證據(中國研究)提示,對於80歲以上人群,嚴格的純素食可能因難以滿足高營養需求而帶來風險,建議和自己醫療團隊討論飲食建議。確保充足、易吸收的蛋白質和關鍵營養素非常重要,飲食蛋白質攝取建議以「植物性蛋白為主、動物性蛋白為輔」是較推薦能均衡營養的飲食型態。飲食選擇應高度個人化調整。對於高齡素食者,必須定期進行營養狀況評估(如血液檢查),若缺乏某些營養素,應在專業人士指導下使用營養補充劑(特別是維生素B12)。
〈延伸閱讀:不同飲食模式對高齡者的影響,了解FEED ATOMS高齡飲食建議〉
融合美國2025-2030最新指南飲食攻略
456健康減重漸進式低醣飲食(HBWRPLCD)
為了協助大眾從傳統高醣飲食過渡到健康的低醣生活,《逆轉糖尿病!》書中提出了 「456 健康減重漸進式低醣飲食(HBWRPLCD)」。這套方法不要求一步到位,而是以「週」為單位,利用標準碗體積法(300ml 碗)逐步降低醣類占每餐進食份量的比例,其務實的核心理念為健康促進並實踐之HEPA(Health Promotion & Action, HEPA)原則:
.png)
- 人性化(Humanized):極高的飲食自由,不刻意限制或改變飲食習慣,適合控糖減重初學者入門,及進階挑戰極低醣者。符合最新美國飲食指南及2026 ADA指引強調的「個體化飲食模式」
- 富有彈性(Elastic):非固定框架比例不造成用餐壓力,符合最新美國飲食指南捨棄傳統「一體適用(One-size-fits-all)」的精算比例,轉而強調攝取「原型食物(Eat Real food)」,適用於各種場合、不同葷素比例、不同勞(運)動程度、不同腎功能及不同食量者,彈性調配蔬菜及蛋白質比例,避免傳統211固定框架造成蛋白質攝取不足的風險及困擾。高風險者可加速至極低醣(每日醣類佔比<10%總熱量 或 ≦ 50g)以盡早降低疾病風險。達成糖尿病緩解後,若體重維持穩定、CGM顯示血糖平穩,可嘗試將醣類佔比逐步回調至26-44%(中醣區間),具體比例仍須個人化彈性調整並視情況以CGM持續監測,避免復胖造成糖尿病復發。
- 漸進式(Progressive):標準碗、便當盒、拳頭作為估算工具,漸進式降低醣類佔總進食量比例,搭配常見NG醣類食物口訣及醣類食物標準碗體積法進行代換即可控制好GL值。漸進式緩慢減重(0.25-0.5kg/週),搭配增幅有氧運動燃燒脂肪及重量訓練減少肌肉骨質流失。漸進式調整飲食型態邁向健康低醣飲食。
- 飲控ATOMS:種類(Type)優先挑選低GI醣類食物,醣類總量(Amount)控制達成低GL值,遵循良好進食順序(Order of Meals),全程放慢進食速度(Speed),可有效降低餐後血糖及胰島素分泌,增加飽足感,控糖減重成功。
- 初始期 (1/4):每餐醣類體積占整餐的 1/4(約 1 碗飯,即 60 克醣)。
- 適應期 (1/5):比例降至 1/5(約 2/3 碗飯,即 40 克醣)。
- 達成期 (1/6):比例降至 1/6(約 1/2 碗飯,即 30 克醣),最終達成每日攝取醣類 ≤ 130 克的低醣目標,甚至視情況可調整為極低醣,每日攝取醣類 ≤ 50 克。
- 低醣飲食的實務參考:若三餐皆以2/3碗飯(醣類40g)作為醣類來源,其每日總醣類為40g/餐 x 3餐 = 120g; 若三餐皆以半碗飯且餐後一份水果(醣類15g)作為醣類來源,其每日總醣類為30g/餐 X 3餐 + 15g/份 X 3份 = 90 + 45 = 135g。
〈延伸閱讀:456健康減重!漸進式低醣飲食(HBWRPLCD)減重控糖一次達標!〉
每一口的飲食科學步驟:飲控四原子「ATOMS」
在執行 456健康減重漸進式低醣飲食(HBWRPLCD)時,請記住這四個「原子」,能幫您大幅降低餐後血糖波動、增加飽足感,幫助控糖減重成功:
融合美國2025-2030飲食指南及飲控四原子ATOMS之
健康低醣飲食 (Healthy LCD)
456漸進式低醣飲食執行門檻低,提高控糖減重的達標率。以台灣本土中度低醣飲食(90g醣類)的30個月研究為實證基礎,融合最新公布的2025-2030美國飲食指南及2026 ADA指引強調低醣概念,目標是將低醣融入地中海飲食模式,並且融合『FEED_ATOMS進食原子原則』的飲控ATOMS四原子,循序漸進最終達成健康低醣飲食(Healthy LCD):低醣地中海飲食(low-carbohydrate Mediterranean diet)。

1. 辨識醣類種類 (Type):優先選擇低 GI 食物
- 增加全穀物比例:如糙米、燕麥、蕎麥、玉米。
- 挑選低 GI 水果:推薦芭樂、蘋果,避免果汁、椰子水等液體醣類(GI 值極高)。
- 減少高 GI 食物比例:避免額外添加精製糖、減少攝取精緻穀物(白飯、烘焙食品如:麵包、蛋糕、甜點、各式餅乾)比例。假蔬菜真澱粉的高GI食物(馬鈴薯、南瓜、烤地瓜)應避免攝取過量。
2. 控制醣類總量 (Amount):使 GL 值不偏高
- 低 GL 是關鍵:即使是低 GI 食物,例如糙米、玉米、燕麥,攝取過量仍會使升糖負荷(GL)過高,造成餐後血糖飆高,應控制總量。
- 量化目標達成(極)低醣:以「每餐1/4碗飯(15g醣)至2/3碗飯(40g醣)」為總量目標,透過醣類食物代換,將扣除掉的白飯空間留給想吃的玉米、地瓜、馬鈴薯、南瓜、芋頭、山藥、蓮藕,確保總醣量不超標。一個拳頭(棒球)大或標準碗裝八分滿的水果為一份醣類15g。水果建議每日2份、乳製品建議每日3份、全穀物建議每日2-4份,攝取量皆應納入每日總醣量控制。
3. 良好進食順序 (Order):降低整體 GI 值並增加飽足感
- 進食順序:遵循「蔬菜類 → 蛋白質/脂肪 → 醣類最後吃 (Carbolast)」 的黃金順序。
- 纖維先行:增加攝取富含膳食纖維的蔬菜、菇類或海藻類,可延緩胃排空並在腸道形成凝膠狀物質,阻礙醣類過快吸收。
- 優質蛋白與好油:增加攝取植物性蛋白(豆類及製品、適度堅果)及適度攝取動物性蛋白(建議優先順序:魚及海鮮類→蛋類→家禽:雞、鴨、鵝)、乳製品,降低紅肉(豬、牛、羊肉)攝取比例並減少吃加工肉品(香腸、熱狗、火腿、臘肉、培根、罐頭肉)。
- 烹飪用油:烹飪選用單元(MUFA)及多元(PUFA)不飽和脂肪酸:橄欖油、酪梨油、芥花籽油、亞麻仁油等健康油脂。
- 醣類最後吃:最後攝取醣類食物,能顯著降低餐後血糖峰值與胰島素分泌,減少體脂肪生成。
〈延伸閱讀:升糖指數升糖負荷是什麼?搞懂GI值、GL值,控糖減重 | FEED ATOMS原則〉
〈延伸閱讀:如何降低餐後血糖?! 良好進食順序可達成!!〉
〈相關影片:進食順序降餐後高血糖超商早餐如何吃?〉
4. 全程放慢進食速度 (Speed):啟動飽足訊號
- 慢食效益:胃部需要約 20 分鐘才能向大腦傳遞飽足信號,放慢進食速度有效降低餐後血糖及胰島素分泌。
- 實踐方式:每一口咀嚼至泥狀,用餐每一口之間多停頓,用餐時間維持在 20 分鐘以上,能有效避免過量進食。
〈延伸閱讀:長期血糖穩定控制的關鍵因素有那些?減緩胰島細胞衰退很重要!〉
周全性控醣減重最強組合拳:控糖五要素「FEED」
除了怎麼吃,整體的「控糖減重五要素」讓您打出最強控醣減重組合拳:- F (Food) 食物:即上述融合飲控ATOMS四原子的456漸進式低醣飲食法(HBWRPLCD)。
- E (Exercise) 運動:建議餐後動一動,像是 5-10 分鐘超慢跑或輕度重量訓練,皆能顯著幫助肌肉吸收血糖,有效降低餐後血糖,較不易形成體脂肪。
- E (Eliminate) 減重/減脂:減重是逆轉糖尿病的關鍵。研究顯示,減重 15 %以上,糖尿病緩解率高達86%!減重 5-10 %以上,提高逆轉糖尿病前期,代謝症候群及脂肪肝的機率。
- D (Drugs) 藥物:使用血糖藥物者,進行飲食調整時,必須在醫師指導下調整藥物(特別是胰島素),以免發生低血糖。血糖正常尋求單純減重之民眾,使用GLP-1類針劑(瘦瘦針)應注意藥物副作用。
- D (Devices) 監測裝置:善用連續血糖監測 (CGM)。它就像您的「貼身營養師」,讓您即時「看見」進食順序和速度如何改變您的血糖曲線,幫助您更快學會飲食控制四原子ATOMS。GPS運動表可妥善管理運動、睡眠及壓力,搭配CGM共同使用更可管理好血糖。血糖正常尋求單純減重之民眾可善用GPS運動錶做好重訓及有氧運動管理。
〈延伸閱讀:糖尿病控糖要訣『FEED_ATOMS(進食-原子)原則』:控制高血糖及降低心血管風險〉
〈延伸閱讀:FEED ATOMS控糖運動策略:低強度訓練與四不一沒有〉
〈延伸閱讀:第一型糖尿病怎麼運動才安全?高、低血糖與酮酸中毒風險一次看!〉
結論
逆轉糖尿病的主戰場不在醫院,而是在您每一天的餐桌上。456漸進式低醣飲食(HBWRPLCD)是更勝於傳統低醣飲食的低GL值飲食,血糖正常之一般民眾可在營養均衡下,逐步減重成功; 使用血糖藥物者更可以在較安全情況下逐步控糖減重成功並減少血糖藥物,甚至成功逆轉糖尿病。美國糖尿病學《2026 年糖尿病照護標準》指引權威證實:低醣飲食是目前逆轉及預防第二型糖尿病證據最強的核心飲食模式,最新美國飲食指南廣推一般民眾進行低醣飲食,以改善全體美國國民代謝性疾病。考慮進行低醣飲食且使用降血糖藥物者,建議和自己的醫師及營養師討論後再執行較為安全。若糖尿病逆轉(緩解)後,可經由營養均衡的飲食模式、規律運動及良好生活型態控制好血糖及體重,則未必需要長期維持低醣飲食(醣類佔比<26%總能量),中長期「維持期」可嘗試將醣類佔比逐步回調至26-44%(中醣區間),具體醣類的攝取量及比例仍須個人化彈性動態調整,並視情況以CGM持續監測,避免復胖造成糖尿病復發。透過融合最新2025-2030美國飲食新指南的FEED ATOMS進食原子原則及456漸進式低醣飲食,聯絡陳承勤醫師教您輕鬆打出最強控糖減重組合拳!!
參考文獻
-
U.S. Department of Health and Human Services and U.S. Department of Agriculture. (2024). Dietary Guidelines for Americans, 2025–2030. 10th Edition
-
U.S. Department of Agriculture & U.S. Department of Health and Human Services. (2020). Dietary Guidelines for Americans, 2020-2025. 9th Edition
-
American Diabetes Association Professional Practice Committee. (2026). Standards of Care in Diabetes—2026. Diabetes Care, 49(Supplement 1), S1–S362. https://doi.org/10.2337/dc26-SINT
-
Yaegashi, A., Sunohara, S., Kimura, T., Hao, W., Moriguchi, T., & Tamakoshi, A. (2023). Association between dietary carbohydrate intake and risk of type 2 diabetes: A systematic review and meta-analysis of cohort studies. Diabetology International, 14(4), 327–338. https://doi.org/10.1007/s13340-023-00642-0
-
Yagihashi, S. (2025). Pathogenesis of type 2 diabetes in Japan and East Asian populations: Basic and clinical explorations. Proceedings of the Japan Academy. Series B, Physical and Biological Sciences, 101(2), 68–74.
-
Lim LL, et al. Understanding the drivers and consequences of early-onset type 2 diabetes. The Lancet. 2025 Jun 23.
-
Ahlqvist E, et al. Novel subgroups of adult-onset diabetes and their association with outcomes: a data-driven cluster analysis of six variables. The lancet Diabetes & endocrinology. 2018 May 1;6(5):361-9.
-
Li X, et al. Validation of the Swedish diabetes re-grouping scheme in adult-onset diabetes in China. The Journal of Clinical Endocrinology & Metabolism. 2020 Oct;105(10):e3519-28.
-
Cho EH. Young Adults at Risk: Tackling the Surge of Early‑Onset Type 2 Diabetes in Korea. Endocrinology and Metabolism. 2025 Aug;40(4):542-4.
-
Chih-Yuan Wang, et al. Optimal basal insulin titration in type 2 diabetes: Results of the first effectiveness and safety randomized controlled trial of Insultrate - A digital titration application. ATTD 2025 e-Poster PV311 / #1156.
- Krall JS, et al. Insights into the Feasibility and Acceptability of a Mobile Insulin Titration Application in Clinical Practice and Its Effects on Diabetes Outcomes. touchREVIEWS in Endocrinology. 2024 Feb 29;20(1):52.
- Banjarnahor, R. L., Javadi Arjmand, E., Onni, A. T., et al. (2025). Umbrella review of systematic reviews and meta-analyses on consumption of different food groups and risk of type 2 diabetes mellitus and metabolic syndrome. The Journal of Nutrition, 155(5), 1285–1297. https://doi.org/10.1016/j.tjnut.2025.03.021
-
Arghavani, H., et al. (2025). Impact of dairy intake on circulating fatty acids and associations with blood pressure: A randomized crossover trial. Nutrition, Metabolism and Cardiovascular Diseases, 35(9), 104112. https://doi.org/10.1016/j.numecd.2025.104112
-
Kiesswetter, E., Neuenschwander, M., Stadelmaier, J., et al. (2024). Substitution of Dairy Products and Risk of Death and Cardiometabolic Diseases... Current Developments in Nutrition, 8(5), 102159. https://doi.org/10.1016/j.cdnut.2024.102159
-
Sharifan, P., et al. (2025). Dairy Consumption and Risk of Cardiovascular and Bone Health Outcomes in Adults: An Umbrella Review... Nutrients, 17(17), 2723. https://doi.org/10.3390/nu17172723
-
Wagner, S., et al. (2025). Saturated fat from dairy sources and cardio-metabolic health: insights from the STANISLAS cohort. European Journal of Nutrition, 64(6), 267. https://doi.org/10.1007/s00394-025-03763-1
-
Wang, J., Ren, G., et al. (2025). Long-term intake of milk fat does not significantly increase lipid burden in normal and high-fat diet mice. iMeta. (中國農業科學院研究)
-
Wu, J., Tao, G., & Xiao, H. (2024). Association of different milk fat content with coronary artery disease and myocardial infarction risk: A Mendelian randomization study. PLOS ONE, 19(4), e0300513. https://doi.org/10.1371/journal.pone.0300513
-
Xiao, Q.-A., et al. (2025). Effects of different types of milk consumption on type 2 diabetes and the mediating effect of AA: A Mendelian randomization study of East Asian populations. Journal of Dairy Science, 108(4), 3135–3141. https://doi.org/10.3168/jds.2024-26017
-
Slurink, I. A. L., et al. (2024). Dairy intake in relation to prediabetes and continuous glycemic outcomes: A systematic review and dose-response meta-analysis of prospective cohort studies. Current Developments in Nutrition, 8, 104470. https://doi.org/10.1016/j.cdnut.2024.104470
-
Global analysis of dairy consumption and incident cardiovascular disease. (2025). Nature Communications, 16, 437. https://doi.org/10.1038/s41467-024-55585-0
-
Dairy Intake and All-Cause, Cancer, and Cardiovascular Disease Mortality Risk in A Large Japanese Population: A 12-Year Follow-Up of the J-MICC Study. (2025). Journal of Atherosclerosis and Thrombosis. (Japan Multi-Institutional Collaborative Cohort Study) https://doi.org/10.5551/jat.65049
-
Unpacking CV Nutritional Controversies in 2026. (2026). JACC: Advances. https://www.acc.org/latest-in-cardiology/journal-scans/2026/02/17/14/32/unpacking-cv-nutritional-controversies-in-2026
- Academy of Nutrition and Dietetics. (2026, January 7). Statement on the Release of the Dietary Guidelines for Americans, 2025–2030.
-
Marcus, G. M., et al. (2025). Gauging Outcomes of Total Milk Ingestion on Lipid and Glycemic Control (GOT MILC). ClinicalTrials.gov Identifier: NCT07087184. https://ichgcp.net/clinical-trials-registry/NCT07087184
-
Parisa Rouhani, Elahe Mokhtari, Sepideh Soltani, Parvane Saneei, Consumption of Dairy Products and Abdominal Obesity in Adults: A Systematic Review and Dose-Response Meta-Analysis of Epidemiologic Studies With GRADE Assessment, Nutrition Reviews, 2025;, nuaf189, https://doi.org/10.1093/nutrit/nuaf189
-
Gonnelli, S., Al Refaie, A., Gonnelli, S., Mondillo, C., Cavati, G., Cartocci, A., & Caffarelli, C. (2026). Association Between Dietary Calcium or Dairy Product Intake and Metabolic Syndrome Risk: A Systematic Review and Meta-Analysis. Nutrients, 18(6), 1006. https://doi.org/10.3390/nu18061006
-
逆轉糖尿病!控制血糖五要素:食物、運動、減重(脂)、藥物、監測裝置+飲食控制四原子:總量、種類、順序、速度》作者:陳承勤。出版:幸福綠光股份有限公司 (2025)。
- 陳承勤、林廷燦、陳晶瑩:糖尿病控糖要訣『FEED_ATOMS(進食_原子)原則』: 控制高血糖及降低心血管風險, 內科學誌 2025:36:255-263 Chen, C. C., Lin, T. C., & Chen, C. Y. (2025). Diabetes Glycemic Control Tips "FEED_ATOMS principle": High Blood Glucose Control and Cardiovascular Risk Reduction. Journal of Internal Medicine (Taiwan), 36, 255–263. https://doi.org/10.6314/JIMT.202508_36(4).03
- Chen, C. Y., Huang, W. S., Chen, H. C., et al. (2020). Effect of a 90 g/day low-carbohydrate diet on glycaemic control... PLOS ONE, 15(10), e0240158. https://doi.org/10.1371/journal.pone.0240158
- Chen, C. Y., Huang, W. S., Ho, M. H., et al. (2022). The potential prolonged effect at one-year follow-up... Nutrition & Diabetes, 12, 17. https://doi.org/10.1038/s41387-022-00193-4
- 陳晶瑩、何明華、陳慧君:第二型糖尿病的低醣飲食:從實驗室到臨床,內科學誌; 2024:35:339-347
- Chen, C. Y., Ho, M. H., & Chen, H. C. (2024). Low carbohydrate diet in type 2 diabetes patients: From bench to bedside. Journal of Internal Medicine of Taiwan, 35, 339–347. https://doi.org/10.6314/JIMT.202410_35(5).02
- 社團法人中華民國糖尿病衛教學會 & 社團法人中華民國糖尿病學會.《臺灣糖尿病年鑑2024 第2 型糖尿病》. 2025 07 發行.
- 社團法人中華民國糖尿病衛教學會 & 社團法人中華民國糖尿病學會.《2025糖尿病特殊族群年鑑》. 2025 07 發行.
欲大宗購買(10本以上)<逆轉糖尿病!>,視書籍訂購數量享有作者優惠折扣,若欲訂購書籍歡迎聯絡我們,書籍作者將依照書籍內面您希望書寫的字句,親筆簽名並寄送至指定地址。
〈相關影片:逆轉糖尿病!〉
本書融合新陳代謝、心血管及腎臟醫學、營養學、運動醫學、家庭醫學、預防醫學、行為科學、公共衛生以及醫學教育,獻給肥胖症及過重、代謝症候群含高風險、糖尿病含前期,以及所有希望邁向健康及良好身體組成的所有人們
.jpg)



